Sử dụng kế hoạch chăm sóc điều dưỡng và hướng dẫn quản lý này để giúp chăm sóc bệnh nhân bị cắt cụt chi. Nâng cao hiểu biết của bạn về đánh giá điều dưỡng, các biện pháp can thiệp, mục tiêu và chẩn đoán điều dưỡng, tất cả đều được thiết kế riêng để giải quyết các nhu cầu riêng biệt của các cá nhân phải đối mặt với tình trạng cắt cụt chi. Hướng dẫn này trang bị cho bạn những thông tin cần thiết để cung cấp dịch vụ chăm sóc chuyên biệt và hiệu quả cho những bệnh nhân cắt cụt chi.
Phẫu thuật cắt cụt chi là gì?
Nói chung, việc cắt cụt chi là kết quả của chấn thương , bệnh mạch máu ngoại biên, khối u và rối loạn bẩm sinh. Vì mục đích của kế hoạch chăm sóc này, cắt cụt chi là việc cắt bỏ một chi bằng phẫu thuật/chấn thương. Việc cắt cụt chi trên thường là do chấn thương do tai nạn lao động. Có thể thực hiện phẫu thuật gắn lại cho ngón tay, bàn tay và cánh tay. Cắt cụt chi dưới được thực hiện thường xuyên hơn nhiều so với cắt cụt chi trên. Năm cấp độ hiện đang được sử dụng trong phẫu thuật cắt cụt chi dưới: bàn chân và mắt cá chân, dưới đầu gối (BKA), tháo khớp gối trở lên (đùi), tháo khớp gối-hông; và cắt bỏ một nửa xương chậu và cắt cụt qua thắt lưng. Có hai loại phẫu thuật cắt cụt chi: (1) mở (tạm thời), đòi hỏi kỹ thuật vô trùng nghiêm ngặt và chỉnh sửa sau này, và (2) đóng, hay “vạt”.
Kế hoạch chăm sóc và quản lý điều dưỡng
Chăm sóc điều dưỡng cho bệnh nhân bị cắt cụt bao gồm kiểm soát cơn đau , chăm sóc vết thương , thúc đẩy khả năng vận động và phục hồi chức năng, hỗ trợ tâm lý, giáo dục bệnh nhân và gia đình họ, phối hợp chăm sóc với các chuyên gia chăm sóc sức khỏe khác, theo dõi các biến chứng và đảm bảo theo dõi lâu dài. Nó bao gồm việc giải quyết các nhu cầu về thể chất, cảm xúc và giáo dục để giúp bệnh nhân thích nghi với hoàn cảnh mới, lấy lại sự độc lập và cải thiện sức khỏe tổng thể.
Ưu tiên vấn đề điều dưỡng
Sau đây là những ưu tiên điều dưỡng dành cho bệnh nhân bị cắt cụt chi:
- Thúc đẩy quá trình lành vết thương hiệu quả và giảm thiểu phù nề
- Ngăn ngừa nhiễm trùng thông qua chăm sóc vết thương vô trùng
- Ngăn ngừa các biến chứng như xuất huyết , nhiễm trùng, co rút khớp
- Cung cấp hỗ trợ để đối phó với đau buồn , thay đổi hình ảnh cơ thể và các vấn đề tâm lý.
Chẩn đoán điều dưỡng
Sau khi đánh giá kỹ lưỡng, chẩn đoán điều dưỡng được xây dựng để giải quyết cụ thể những thách thức liên quan đến phẫu thuật cắt cụt chi dựa trên đánh giá lâm sàng của y tá và sự hiểu biết về tình trạng sức khỏe đặc biệt của bệnh nhân. Mặc dù chẩn đoán điều dưỡng đóng vai trò là khuôn khổ cho việc tổ chức chăm sóc nhưng tính hữu ích của chúng có thể khác nhau trong các tình huống lâm sàng khác nhau. Trong môi trường lâm sàng thực tế, điều quan trọng cần lưu ý là việc sử dụng các nhãn chẩn đoán điều dưỡng cụ thể có thể không nổi bật hoặc được sử dụng phổ biến như các thành phần khác của kế hoạch chăm sóc. Cuối cùng, chuyên môn lâm sàng và khả năng phán đoán của y tá sẽ định hình kế hoạch chăm sóc nhằm đáp ứng nhu cầu riêng của từng bệnh nhân, ưu tiên các mối quan tâm và ưu tiên về sức khỏe của họ.
Mục tiêu điều dưỡng
Mục tiêu và kết quả mong đợi có thể bao gồm:
- Khách hàng sẽ hiểu tình hình, kế hoạch điều trị và các biện pháp an toàn của mình, duy trì tư thế chức năng mà không bị co rút, thể hiện các kỹ thuật tiếp tục hoạt động và thể hiện sự sẵn sàng tham gia các hoạt động.
- Khách hàng sẽ đạt được sự chữa lành vết thương kịp thời; không có mủ hoặc ban đỏ và không sốt.
- Khách hàng sẽ duy trì tưới máu mô đầy đủ bằng chứng là các mạch ngoại vi có thể sờ thấy được, da ấm/khô và vết thương mau lành kịp thời.
- Khách hàng sẽ thể hiện sự thích ứng, chấp nhận bản thân và kết hợp chính xác những thay đổi vào quan niệm về bản thân mà không ảnh hưởng đến lòng tự trọng, đồng thời phát triển các kế hoạch thực tế để thích ứng với vai trò mới hoặc sửa đổi vai trò như một người bị cụt chi.
Can thiệp và hành động điều dưỡng
Các can thiệp trị liệu và hành động điều dưỡng cho bệnh nhân bị cắt cụt chi có thể bao gồm:

Tăng cường khả năng vận động thể chất
1. Đánh giá bệnh nhân về khả năng miễn cưỡng cố gắng vận động, suy giảm khả năng phối hợp, giảm sức mạnh cơ , khả năng kiểm soát và khối lượng.
Việc miễn cưỡng cố gắng vận động có thể cho thấy sự sợ hãi hoặc thiếu tự tin khi thực hiện các hoạt động, trong khi khả năng phối hợp kém, giảm sức mạnh cơ, khả năng kiểm soát và khối lượng có thể ảnh hưởng đến khả năng thực hiện các động tác một cách hiệu quả. Mất một chi, cùng với tình trạng đau/khó chịu, cần được đánh giá để đảm bảo kiểm soát và hỗ trợ cơn đau thích hợp. Suy giảm nhận thức, chẳng hạn như cảm giác thăng bằng bị thay đổi, có thể ảnh hưởng đến khả năng di chuyển và sự an toàn
2. Đo chu vi định kỳ
Việc đo được thực hiện để ước tính độ co rút nhằm đảm bảo tất và chân giả vừa vặn.
3. Khuyến khích bệnh nhân thực hiện các bài tập được chỉ định.
Để ngăn ngừa chấn thương gốc cây.
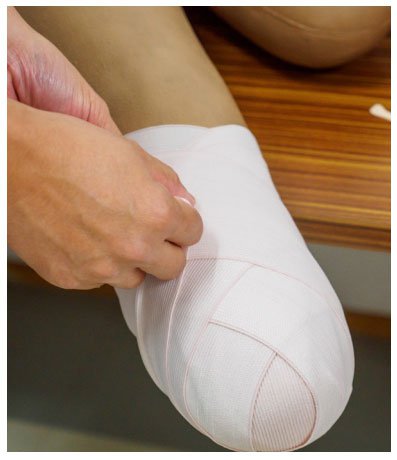
4. Chăm sóc gốc cây một cách thường xuyên: kiểm tra khu vực đó, làm sạch và lau khô hoàn toàn, sau đó quấn lại gốc cây bằng băng thun hoặc nẹp khí, hoặc dùng dụng cụ thu nhỏ gốc cây (tất dày) đối với chân giả “bị trì hoãn”.
Tạo cơ hội để đánh giá quá trình lành vết thương và lưu ý các biến chứng (trừ khi được che phủ bởi bộ phận giả ngay lập tức). Việc quấn gốc cây giúp kiểm soát tình trạng phù nề và giúp tạo thành hình nón để thuận tiện cho việc lắp chân giả.
5. Quấn lại phần gốc cây ngay lập tức bằng băng thun và nâng cao nếu bó bột “ngay lập tức hoặc sớm” vô tình bị bong ra. Chuẩn bị cho việc áp dụng lại dàn diễn viên.
Phù nề sẽ xảy ra nhanh chóng và quá trình phục hồi có thể bị trì hoãn
6. Hỗ trợ các bài tập ROM cụ thể cho cả chi bị ảnh hưởng và không bị ảnh hưởng, bắt đầu sớm trong giai đoạn hậu phẫu.
Ngăn ngừa các biến dạng co rút, có thể phát triển nhanh chóng và có thể trì hoãn việc sử dụng chân giả.
7. Khuyến khích các bài tập tích cực và đẳng áp cho phần thân trên và các chi không bị ảnh hưởng.
Tăng sức mạnh cơ bắp để tạo điều kiện thuận lợi cho việc di chuyển và đi lại , đồng thời thúc đẩy khả năng vận động và lối sống bình thường hơn.
8. Duy trì động tác duỗi đầu gối.
Để ngăn ngừa co rút cơ gân kheo.
9. Cung cấp cuộn trochanter theo chỉ định.
Ngăn chặn sự xoay ra ngoài của gốc chi dưới
10. Hướng dẫn bệnh nhân nằm sấp ở tư thế có thể chịu đựng được ít nhất hai lần một ngày, kê gối dưới bụng và cụt chi dưới.
Tăng cường cơ duỗi và ngăn ngừa hiện tượng co rút khớp háng, tình trạng này có thể bắt đầu phát triển trong vòng 24 giờ sau khi duy trì sai tư thế.
11. Thận trọng không để gối dưới gốc cây ở phần dưới hoặc để chi BKA treo phụ thuộc vào thành giường hoặc ghế.
Việc sử dụng gối có thể gây co cứng khớp háng vĩnh viễn; vị trí phụ thuộc của gốc cây làm suy yếu sự hồi lưu của tĩnh mạch và có thể làm tăng sự hình thành phù nề.
12. Trình diễn và hỗ trợ các kỹ thuật di chuyển và sử dụng các thiết bị hỗ trợ di chuyển như đu, nạng hoặc khung tập đi .
Tạo điều kiện cho bệnh nhân tự chăm sóc và độc lập. Kỹ thuật chuyển giao thích hợp ngăn ngừa trầy xước do cắt và tổn thương da liên quan đến việc “cắt”.
13. Hỗ trợ đi lại.
Giảm khả năng chấn thương. Việc đi lại sau khi cắt cụt chi dưới phụ thuộc vào thời điểm đặt chân giả.
14. Hướng dẫn bệnh nhân các bài tập chăm sóc gốc cây.
Làm cứng gốc cây bằng cách làm cứng da và thay đổi phản hồi của các dây thần kinh bị cắt bỏ để tạo điều kiện thuận lợi cho việc sử dụng chân giả.
15. Cung cấp nệm xốp hoặc nệm nổi.
Giảm áp lực lên da và các mô có thể làm suy giảm tuần hoàn, làm tăng nguy cơ thiếu máu cục bộ và phá vỡ mô.
16. Tham khảo nhóm phục hồi chức năng.
Cung cấp việc tạo ra các chương trình tập luyện và hoạt động để đáp ứng nhu cầu và điểm mạnh của cá nhân, đồng thời xác định các phương tiện hỗ trợ chức năng di chuyển để thúc đẩy tính độc lập. Việc sử dụng sớm bộ phận giả tạm thời sẽ thúc đẩy hoạt động và nâng cao sức khỏe tổng thể cũng như triển vọng tích cực.
Thúc đẩy quá trình lành vết thương và ngăn ngừa nguy cơ nhiễm trùng
Trong quá trình điều trị cấp cứu, theo dõi các dấu hiệu sinh tồn (đặc biệt trong sốc giảm thể tích ), làm sạch vết thương, điều trị dự phòng uốn ván và dùng kháng sinh theo chỉ định.
Để ngăn ngừa nhiễm trùng da.
Kiểm tra băng và vết thương; lưu ý đặc điểm thoát nước
Việc phát hiện sớm nhiễm trùng đang phát triển tạo cơ hội can thiệp kịp thời và ngăn ngừa các biến chứng nghiêm trọng hơn.
Theo dõi các dấu hiệu sinh tồn.
Nhiệt độ tăng và nhịp tim nhanh có thể phản ánh tình trạng nhiễm trùng huyết đang phát triển .
Lấy mẫu cấy vết thương và dẫn lưu cũng như độ nhạy cảm khi thích hợp.
Xác định sự hiện diện của nhiễm trùng và các sinh vật cụ thể và liệu pháp thích hợp.
Sau khi cắt cụt hoàn toàn, quấn phần bị cắt cụt trong một miếng băng ướt ngâm trong dung dịch muối thông thường . Dán nhãn cho bộ phận, bọc kín trong túi nhựa và thả túi vào nước đá.
Điều này được thực hiện để nó không vô tình bị loại bỏ.
Rửa vết thương bằng dung dịch nước muối vô trùng và băng ép vô trùng.
Ngăn chặn sự xâm nhập của vi khuẩn.
Duy trì kỹ thuật vô trùng khi thay băng và chăm sóc vết thương.
Giảm thiểu cơ hội cho sự xâm nhập của vi khuẩn.
Duy trì sự thông thoáng và thường xuyên làm trống thiết bị thoát nước.
Ống dẫn lưu Hemovac và Jackson-Pratt tạo điều kiện thuận lợi cho việc loại bỏ dịch tiết, thúc đẩy quá trình lành vết thương và giảm nguy cơ nhiễm trùng.
Che băng bằng nhựa khi sử dụng bô hoặc nếu không tự chủ được.
Ngăn ngừa ô nhiễm khi cắt cụt chi dưới.
Để gốc cây tiếp xúc với không khí; rửa bằng xà phòng nhẹ và nước sau khi ngừng băng.
Duy trì sự sạch sẽ, giảm thiểu chất gây ô nhiễm cho da và thúc đẩy quá trình chữa lành làn da mềm mại và mỏng manh.
Dùng kháng sinh theo chỉ định.
Thuốc kháng sinh phổ rộng có thể được sử dụng để dự phòng hoặc liệu pháp kháng sinh có thể hướng đến các sinh vật cụ thể.
Thúc đẩy tưới máu mô hiệu quả
Theo dõi các dấu hiệu sinh tồn. Sờ nắn các xung ngoại vi, chú ý cường độ và sự bình đẳng.
Các chỉ số chung về tình trạng tuần hoàn và mức độ tưới máu đầy đủ.
Thực hiện đánh giá mạch máu thần kinh định kỳ (cảm giác, cử động, mạch, màu da và nhiệt độ).
Phù mô sau phẫu thuật, hình thành khối máu tụ hoặc băng bó hạn chế có thể làm giảm lưu thông đến gốc cây, dẫn đến hoại tử mô.




Trả lời